心室电风暴:临床处理6步法及药物治疗新进展|
心室电风暴(VES)是一种短时间内多发持续性室性心律失常(VA)为表现的临床急症,与短期和长期不良预后相关,需要迅速进行干预。心室电风暴的管理涉及多个学科,涉及临床评估、急救、重症监护管理与镇静、重复植入ICD、药物治疗、消融和交感神经调节,对医护团队是一个挑战。近日,Europace发表的一篇文章阐述了对心室电风暴的当代认识,并总结了VES的管理要点。
医脉通编辑整理,未经授权请勿转载。
什么是心室电风暴?
心室电风暴是由于心室电活动极度不稳定所导致的最危重的恶性心律失常,是心脏性猝死的重要机制,又称室速风暴、交感风暴、儿茶酚胺风暴、埋藏式心律转复除颤器(ICD)风暴,是一种需要紧急处理的临床综合征。
多年来,专家学者们提出了数种关于心室电风暴的定义,但被广泛接受的是:24小时内发生3次或以上持续性室性心律失常,需要使用抗心动过速起搏(ATP)或植入式心律转复除颤器(ICD)电击,事件至少间隔5分钟;在没有植入ICD的患者中,心室电风暴的特征是持续出现的三个或以上持续室性心律失常事件。
心室电风暴患者容易出现心理疾病、心力衰竭失代偿,且死亡率升高。能否及时识别心室电风暴并实施快速治疗可决定患者存亡。
易感的电生理底物(即致心律失常基质,如心肌瘢痕)、诱发因素(缺血、失代偿性心衰、感染、电解质紊乱等)与自主神经失调(神经活跃过度/缓慢等)这三大因素决定了心室电风暴的发病。可预测到,发生心室电风暴的患者大部分患有结构性心脏病。然而,心脏结构正常的患者也可能由于遗传性心律失常综合征而容易发生心室电风暴,例如儿茶酚胺敏感性多形性室性心动过速、Brugada综合征、长QT综合征等。
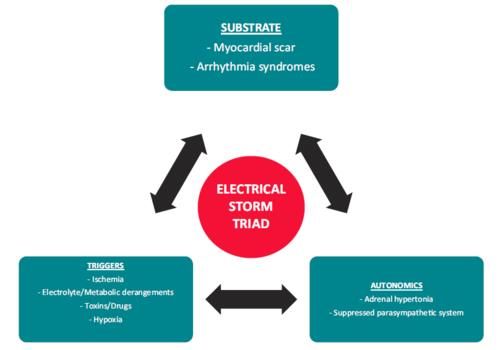
图1 心室电风暴发生的机制
单形性室速作为一种触发性心律失常,与多形性室速和室颤相比,与心室电风暴有着更高的相关性。相关临床试验汇总发现,VES的平均频率为2-55次。既往使用Vaughan Williams I类抗心律失常药物治疗与VES发生率较高相关。
心室电风暴的临床表现及诊断
心室电风暴有多种临床表现,室性心律失常的发生率、潜在的左心室功能以及ICD的存在决定了患者的临床表现。严重左室功能不全的患者通常很难耐受心室电风暴,并可能以晕厥或心源性猝死为首发表现。而代偿能力较好的患者,特别是室性心律失常较慢的患者,在发生晕厥前可能会出现心悸和头晕症状。
植入ICD的患者临床表现更为多样,可能是完全无症状的室性心律失常,也可能是反复ICD电击。频繁的ICD电击可能引起患者严重的焦虑和抑郁。
及时识别心室电风暴非常重要,因为患者需要迅速接受治疗。具体治疗方法根据患者是否植入ICD有所不同。对于没有植入ICD的患者,临床医生必须仔细检查12级导联心电图。
大多数心室电风暴表现为单型性室性心动过速,这是一种由非均匀性心肌瘢痕导致的折返性心律失常。多形性室速和室颤见于急性缺血、电解质紊乱、QT间期延长和遗传性疾病。而鉴别单形性室速与室上性心动过速(SVT)伴差传是很有挑战性的。
在诊断不明确的情况下,特别是合并结构性心脏病的患者,宽QRS波群心动过速应视为室性心律失常治疗。临床医生应排除下列宽QRS波群情况:
A. 已存在束支传导阻滞的室上性心动过速:与先前的心电图比较最为重要;
B. 室上性心动过速伴心率相关的差异传导:右束支异常较常见,但也可表现为左束支阻滞;
C. 逆向型房室折返性心动过速:任何沿旁路顺行的室上性心动过速都能产生宽QRS波,通过QRS波群形态可识别出δ波;
D. 电解质紊乱,如高钾血症;
E. 药物:主要包括钠离子通道阻滞剂,如I类抗心律失常药物(奎尼丁、普鲁卡因、氟卡尼等),应尽量获得完整病史以排除可卡因等违禁药物使用导致的QRS波群增宽;
F. 起搏心律:例如起搏器介导的心动过速。
对于接受器械治疗的ICDs患者,第一步必须验证治疗是否确实合适。除室性心律失常以外原因引起的电击称为不适当的电击。尽管使用了新的识别流程,仍有高达40%的ICD植入者可能出现这种情况。
心室电风暴的管理流程
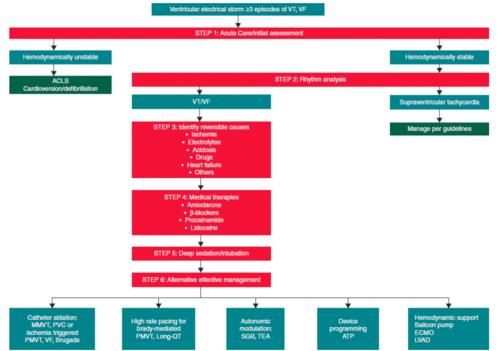
- 上一篇:警惕精神分裂症患者QTc间期被高估导致无谓停药
- 下一篇:没有了